Эффективность комбинированной терапии кистозного макулярного отёка у детей
- Авторы: Шефер К.К.1,2, Шилов А.И.1, Павлова Ю.А.1
-
Учреждения:
- НМИЦ «МНТК «Микрохирургия глаза» им. академика С.Н. Федорова»
- Северо-Западный государственный медицинский университет им. И.И. Мечникова
- Выпуск: Том 18, № 1 (2023)
- Страницы: 41-46
- Раздел: Оригинальные исследования
- Статья опубликована: 05.05.2023
- URL: https://ruspoj.com/1993-1859/article/view/139843
- DOI: https://doi.org/10.17816/rpoj139843
- ID: 139843
Цитировать
Полный текст
Аннотация
Цель. Оценка эффективности комбинированной противовоспалительной и местной дегидратационной терапии кистозного макулярного отёка, возникшего на фоне пигментного ретинита или увеита различной этиологии у детей.
Материалы и методы. В исследование включено две группы детей с кистозным макулярным отеком. В Группе 1 КМО развивался на фоне пигментного ретинита, в группе 2 на фоне увеита. Всем детям проводилось субтеноновое введение пролонгированного стероида и назначение инстилляций ингибиторов карбоангидразы 4 раза в сутки. Результаты оценивались через 1 месяц
Результаты. В качестве терапии всем детям проводилось субтеноновое введение глюкокортикостероидов пролонгированного действия и четырёхкратные ежедневные закапывания в конъюнктивальную полость ингибитора карбоангидразы в течение месяца. В результате не было получено достоверной разницы в показателях МКОЗ после проведённого лечения как в группе у детей с КМО на фоне пигментного ретинита, так и в группе детей с КМО на фоне увеита. При оценке толщины макулярной зоны через месяц после проведённого лечения по ОКТ получена достоверная разница между двумя группами. Дети, имевшие КМО на фоне увеального процесса, достоверно лучше реагировали на проводимую терапию, демонстрируя достоверно большие показатели уменьшения высоты макулярного отёка: 534 um vs 255 um, p <0,01.
Заключение. Полученные результаты показывают важность уточнения этиологии КМО. Лечение таких детей должно быть строго патогенетически направленным. Комбинация местной противовоспалительной и дегидратационной терапии является предпочтительным вариантом выбора в лечении детей с КМО на фоне увеита. Такая тактика способствует уменьшению цитокиновых воспалительных реакций, снижает активность воспалительного процесса, уменьшает количество жидкости в сетчатке. При пигментном ретините влияние продуктов распада фоторецепторов слабо поддаётся воздействию противовоспалительной терапии, а дегидратационная терапия носит кратковременный характер. В этом случае стоит искать другие способы нормализации профиля макулярной зоны.
Ключевые слова
Полный текст
ВВЕДЕНИЕ
Не являясь самостоятельным заболеванием, кистозный макулярный отёк (КМО) представляет собой серьёзное осложнение таких состояний, как пигментный ретинит и другие наследственные дистрофии сетчатки, увеиты различной этиологии. В 100% случаев КМО снижает максимально корригированную остроту зрения (МКОЗ) и определяет тяжесть течения и прогноз основного заболевания. При различных заболеваниях первичный патогенез КМО различен. Ряд авторов считает, что КМО обусловлен токсическим влиянием продуктов гибели фоторецепторов [1], а при увеитах на первое место выступает цитокиновая активность в результате инфекционного воспаления [2]. Однако оба этих состояния ведут к нарушению цитокинами гематоретинального барьера, просачиванию жидкости в межклеточное пространство и скоплению её в наружном плексиформном и внутреннем ядерном слоях [3]. Персистирующий кистозный макулярный отёк может приводить к развитию глиоза и атрофических изменений в сетчатке, что будет проявляться необратимой потерей МКОЗ. Учитывая цитокиновую роль в патогенезе всех вариантов КМО, терапия этого состояния должна быть направлена в первую очередь на купирование воспалительного процесса и выведение имеющейся жидкости из сетчатки, восстановление нормального функционирования гематоретинального барьера. Этиологические аспекты возникшего КМО играют важную роль в его ответе на проводимое лечение.
Цель. Оценить эффективность комбинированной противовоспалительной и местной дегидратационной терапии кистозного макулярного отёка, возникшего на фоне пигментного ретинита или увеита различной этиологии у пациентов детского возраста.
МАТЕРИАЛ И МЕТОДЫ
Всего в исследование было включено 12 детей (16 глаз) в возрасте от 5 до 15 лет, наблюдавшихся в Санкт-Петербургском филиале «Микрохирургия глаза» им. академика С.Н. Федорова» в 2021-2022 гг. Всем детям при поступлении проводилось углублённое диагностическое обследование, тонометрия, оптическая когерентная томография сетчатки. Дети были разделены на 2 группы. В группу 1 вошло 4 детей (8 глаз), имевших КМО на фоне генетически подтверждённого пигментного ретинита. В группе 2 было 8 детей (8 глаз), имевших КМО на фоне активного ревматоидного или инфекционного увеита вирусной этиологии. Всем детям проводилось субтеноновое введение глюкокортикостероидов пролонгированного действия и назначалась местная дегидратационная терапия ингибиторами карбоангидразы с кратностью инстилляций 4 раза в день сроком до 1 месяца. После начала лечения дети обследовались через 1 неделю после операции и через 1 месяц. Всем проводилась стандартная визометрия, тонометрия по Маклакову, ОКТ макулярной зоны на приборе OptoVue.
Статистическая обработка данных проводилась с использованием программы Excel 2010, расчётом t-критерия Стьюдента.
РЕЗУЛЬТАТЫ
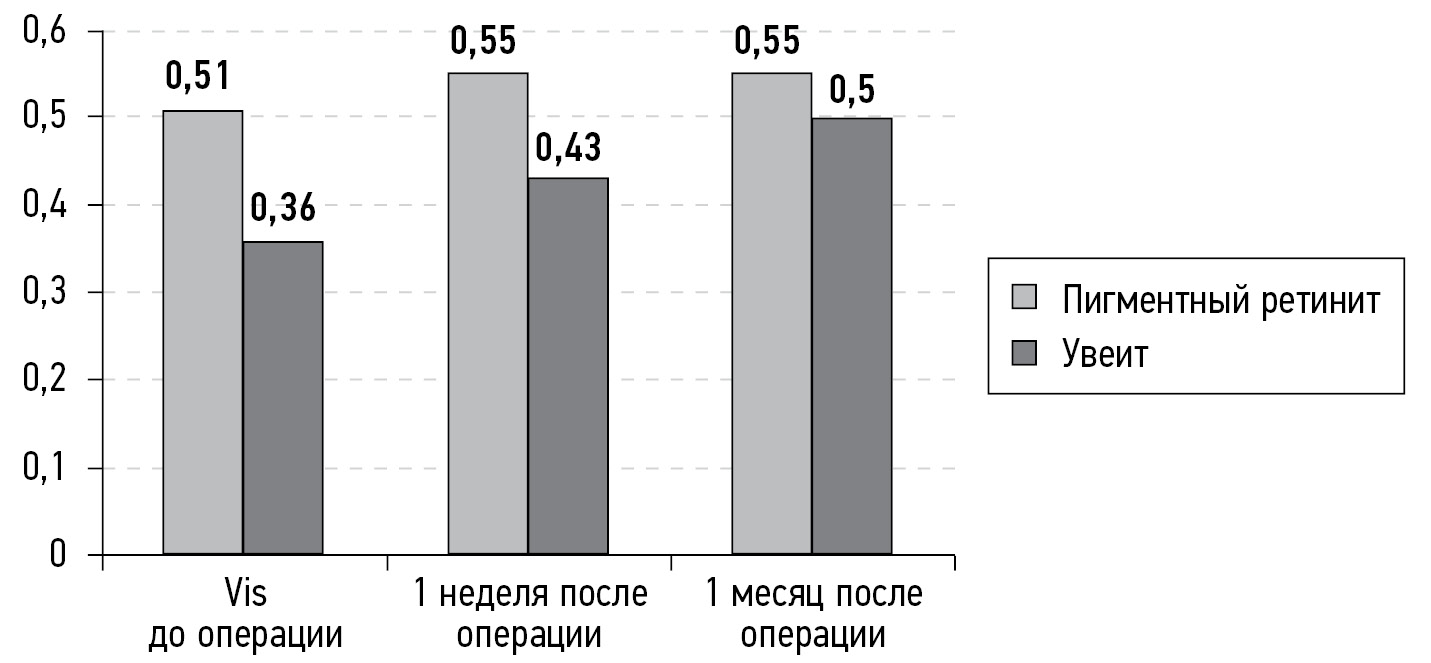
При оценке остроты зрения в группе 1 отмечается отсутствие положительной динамики в виде увеличения МКОЗ в течение месяца наблюдения, о чём свидетельствуют показатели: 0,51 vs 0,55 vs 0,55, p >0,05. В группе 2, несмотря на отсутствие статистически достоверной разницы показателей МКОЗ в течение месяца после операции, отчётливо отмечается тенденция к росту МКОЗ на фоне проводимой терапии: 0,36 vs 0,43 vs 0,5, p >0,01 (рис. 1).
Рис 1. Сравнение данных максимально корригированной остроты зрения (vis) до операции и после операции в двух группах через 1 неделю и через 1 месяц.
В течение одного месяца ни у одного пациента не наблюдалось признаков офтальмогипертензии. При оценке динамики макулярного отёка мы опирались на данные толщины сетчатки в фовеолярной зоне по результатам ОКТ.
Толщина фовеолярно-макулярной зоны до операции не имела достоверных различий в двух группах. Но уже через неделю дети, имевшие КМО на фоне активного увеита, получили достоверное уменьшение величины КМО, снижение объёма кист, сглаживание профиля сетчатки (рис. 2). Достоверная разница снижения толщины сетчатки в группе 2 была получена через неделю после операции: 549 um vs 275 um, p <0,01. Через 1 месяц такая тенденция сохранялась: 534 um vs 255 um, p <0,01 (рис. 3).
Рис 2. Динамика кистозного макулярного отёка у пациента с ревматоидным увеитом до операции и через 1 месяц после операции.
Рис. 3. Динамика толщины макулярной зоны в двух группах после операции.
У детей с пигментным ретинитом достоверных изменений в толщине фовеолярной зоны не было как через 1 неделю, так и через 1 месяц после лечения: 413 vs 549 vs 534 нм, p >0,05.
ОБСУЖДЕНИЕ
В современной литературе проблема КМО у детей является предметом большого количества дискуссий. Различия в этиологии и патогенезе этого состояния обуславливают большое количество терапевтических стратегий.
Разработка подходов к терапии КМО должна в первую очередь основываться на причине этого состояния. Как мы показали, в тех случаях, когда основной причиной КМО является повышение воспалительной активности цитокинов вследствие аутоимунного или инфекционного процесса, купирование активности воспаления путём субтенонового введения ГКС является достаточно эффективным выбором первой линии лечения, помогающим уменьшить отёк сетчатки и, как следствие, увеличить МКОЗ. Комбинация с инстилляциями игнгибиторов карбоангидразы в режиме, превышающем гипотензивную терапию, позволяет обеспечить дегидратацию сетчатки и уменьшить риск возникновения глиоза. При выявлении активного инфекционного возбудителя увеита крайне необходима первостепенная таргетная терапия инфекционного агента. Например, в случае выявления активной герпетической инфекции с помощью лабораторного определения имуноглобулинов M и G c проведением теста на авидность, детям назначалась пероральная терапия валацикловиром в возрастных дозировках. Если такая терапия проводиться не будет, то воспалительный процесс будет перманентно рецидивировать, несмотря на проводимую местную терапию.
У детей с генетически подтверждённым пигментным ретинитом КМО является одним из самых частых осложнений. Возникновение КМО является прогностически неблагоприятным признаком, увеличивающим вероятность полной потери зрения в течении 10 лет [4]. Такая тенденция складывается из двух компонентов. Во-первых, наличие КМО говорит о том, что процесс гибели фоторецепторов идет с такой скоростью, что естественная утилизация продуктов гибели фоторецепторов не справляется и их токсическое влияние оказывает клинически значимое действие. Во-вторых, отсутствие на данный момент достоверно эффективных методов лечения КМО на фоне пигментного ретинита приводит к постоянно рецидивирующему КМО, который имеет в исходе атрофию центральной зоны сетчатки [5]. Учитывая то, что мы не получили достоверной разницы в высоте отёка фовеолярной зоны на фоне пигметного ретинита до и после лечения, необходимо разрабатывать новые подходы, которые будут направлены на поддержание естественного гомеостаза сетчатки, снижение токсического влияния на макулярную зону, а также восстановление и усиление гематоретинального барьера.
ЗАКЛЮЧЕНИЕ
Комбинированное дегидратационное и противовоспалительное лечение макулярного отёка у детей является эффективным методом, способствующим восстановлению нормальной морфологии макулярной зоны у пациентов с кистозным макулярным отёком на фоне внутриглазного воспаления. Субтеноновое введение кеналога с назначением инстилляций дорзопта у пациентов с макулярным отёком на фоне пигментного ретинита было недостаточным для достоверного улучшения зрительных функций и купирования отёка макулярной зоны.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении исследования.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Вклад авторов. Все авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, проведение исследования и подготовку статьи, прочли и одобрили финальную версию перед публикацией). Наибольший вклад распределён следующим образом: К.К. Шефер — разработка концепции исследования, научное редактирование; А.И. Шилов — обследование пациентов, сбор и анализ литературных источников, написание текста и редактирование статьи; Ю.А. Павлова — построение плана исследования, научное редактирование.
ADDITIONAL INFO
Funding source. This study was not supported by any external sources of funding.
Competing interests. The authors declare that they have no competing interests.
Author contribution. All authors confirm that their authorship complies with the international ICMJE criteria (all authors made a significant contribution to the development of the concept, research and preparation of the article, read and approved the final version before publication).The largest contribution is distributed as follows: Kristina K. Schefer — research concept development, scientific editing; Alexander I. Shilov — examination of patients, literature review, collection and analysis of literary sources, writing the text and editing the article; Yulia A. Pavlova — building a research plan, scientific editing.
Об авторах
Кристина Константиновна Шефер
НМИЦ «МНТК «Микрохирургия глаза» им. академика С.Н. Федорова»; Северо-Западный государственный медицинский университет им. И.И. Мечникова
Автор, ответственный за переписку.
Email: kristinashefer@yahoo.com
ORCID iD: 0000-0003-0568-6593
SPIN-код: 2260-1969
к.м.н., доцент
Россия, Санкт-Петербург; Санкт-ПетербургАлександр Игоревич Шилов
НМИЦ «МНТК «Микрохирургия глаза» им. академика С.Н. Федорова»
Email: alshilov1995@mail.ru
ORCID iD: 0000-0003-3315-3057
врач
Россия, Санкт-ПетербургЮлия Александровна Павлова
НМИЦ «МНТК «Микрохирургия глаза» им. академика С.Н. Федорова»
Email: julpa@inbox.ru
ORCID iD: 0000-0002-8192-2765
врач
Россия, Санкт-ПетербургСписок литературы
- Bringmann A., Uckermann O., Pannicke T., et al. Neuronal versus glial cell swelling in the ischaemic retina // Acta Ophthalmol Scand. 2005. Vol. 83, N 5. Р. 528–538. doi: 10.1111/j.1600-0420.2005.00565.x
- Зольникова И.В., Деменкова О.Н., Рогатина Е.В., и др. Биоэлектрическая активность макулярной области сетчатки и световая чувствительность при пигментном ретините с атрофической макулопатией и кистозным макулярным отеком // Российский офтальмологический журнал. 2016. Т. 9, № 1. С. 12–18. doi: 10.21516/2072-0076-2016-9-1-12-18
- Bringmann A., Reichenbach A., Wiedemann P. Pathomechanisms of cystoid macular edema // Ophthalmic Res. 2004. Vol. 36, N 5. Р. 241–249. doi: 10.1159/000081203
- Strong S., Liew G., Michaelides M. Retinitis pigmentosa-associated cystoid macular oedema: pathogenesis and avenues of intervention // Br J Ophthalmol. 2017. Vol. 101, N 1. Р. 31–37. doi: 10.1136/bjophthalmol-2016-309376
- Chen C., Liu X., Peng X. Management of Cystoid Macular Edema in Retinitis Pigmentosa: A Systematic Review and Meta-Analysis // Front Med (Lausanne). 2022. N 9. Р. 895208. doi: 10.3389/fmed.2022.895208
Дополнительные файлы